- Em tempos de reforço extra para a gripe Influenza A H1N1, ter o sistema imunológico a pleno vapor é essencial. E a alimentação pode ajudar nesta tarefa. Afinal, a baixa imunidade está ligada à falta de nutrientes. “Quando isto ocorre, é comum ficarmos resfriados. Nossos cabelos e unhas ficam fracos, uma vez que o nosso organismo não os prioriza, pois opta por dar prioridade aos órgãos vitais na distribuição dos nutrientes escassos”, explica a nutricionista Noadia Lobão.
Segundo ela, uma das causas da baixa imunidade é, “o alto nível alto de estresse”. “A dica é praticar atividades que promovam o bem-estar como yoga e atividade física”, defende Noadia. Mas se o estresse pode ser mais difícil de evitar, há uma extensa lista de alimentos que incrementam o sistema imunológico, como alho, iogurtes probióticos, abacate, ovo caipira, cebola e frutas cítricas, entre outros.
Conheça a lista completa dos alimentos
“O óleo de abacate, por exemplo, possui uma alta concentração de beta-sitosterol, um estimulante da imunidade. Ele aumenta a proliferação dos linfócitos e a atividade das células do tipo natural killers (NK – células assassinas naturais), que matam os microorganismos invasores. O abacate também possui nutrientes importante para a nutrição celular, como magnésio, cálcio, ferro, fósforo, vitamina A e vitamina C”, explica a nutricionista.
Receitas populares e alimentos que podem prejudicar a imunidade
Alguns suplementos podem entrar na dieta. “A própolis contém alto teor de flavonóides, com ação antimicrobiana, antiviral e antioxidante. A geleia real tem todos os aminoácidos essenciais, vitaminas do complexo B, além de cálcio, cobre, ferro, fósforo, vitaminas D, E e C, que atuam no sistema imunológico”, cita ela.
E existe também a sabedoria popular. A escritora Sonia Hirsch, por exemplo, recomenda um caldo de rã que deve ser tomado em jejum. O que garante o seu poder? Nem ela mesmo ela explica. “Não sei por que o caldo de rã funciona. É um saber popular. Pedro Nava diz, em um de seus livros de memórias, que foi salvo da tuberculose pelo caldo de rã. Nunca encontrei material elucidativo a respeito, e quando passo a receita, no meu livro 'Deixa sair', faço questão de enfatizar que é a receita do Pai José, que mandava tomar uma semana, parar uma, tomar mais uma. Em jejum.”, diz.
Assim como alguns alimentos ajudam o sistema imunológico, outros prejudicam. Mas isso depende do organismo. “Varia muito de pessoa para pessoa e conforme a circunstância. Sabemos que existem comportamentos de risco. Açúcar, por exemplo, é um risco para a maioria. Leite e derivados são um risco para muitos”, diz Hirsch. http://gnt.globo.com/EstarBem/Materias/Gripe--reforce-seu-sistema-imunologico-atraves-da-alimentacao.shtml
Posse dos novos ACS
sexta-feira, 30 de abril de 2010
Gripe: reforce seu sistema imunológico através da alimentação
 | Cives Centro de Informação em Saúde para Viajantes |
Doença meningocócica
Terezinha Marta P.P. Castiñeiras, Luciana G. F. Pedro & Fernando S. V. Martins
Casos confirmados por local de ocorrência
Manifestações
A doença meningocócica é uma infecção bacteriana aguda, rapidamente fatal, causada pela Neisseria meningitidis. Esta bactéria pode causar inflamação nas membranas que revestem o sistema nervoso central (meningite) e infecção generalizada (meningococcemia). Existem 13 sorogrupos identificados de N. meningitidis, porém os que mais freqüentemente causam doença são o A, o B, o C, o Y e o W135.
Estima-se a ocorrência de pelo menos 500 mil casos de doença meningocócica por ano no mundo, com cerca de 50 mil óbitos. É uma doença de evolução rápida e com alta letalidade, que varia de 7 até 70%. Mesmo em países com assistência médica adequada, a meningococcemia pode ter uma letalidade de até 40%. Geralmente acomete crianças e adultos jovens, mas em situações epidêmicas, a doença pode atingir pessoas de todas as faixas etárias.
Transmissão
O ser humano é o único hospedeiro natural da N. meningitidis. Cerca de 10% dos adolescentes e adultos são portadores assintomáticos da bactéria na orofaringe ("garganta") e podem transmitir a bactéria, mesmo sem adoecer. A bactéria é transmitida de uma pessoa para outra pela secreção respiratória (gotículas de saliva, espirro, tosse). Geralmente, após a transmissão, a bactéria permanece na orofaringe do indivíduo receptor por curto período e acaba sendo eliminada pelos próprios mecanismos de defesa do organismo. Desta forma, a condição de portador assintomático tende a ser transitória, embora possa se estender por períodos prolongados de meses a até mais de um ano.
Em menos de 1% dos indivíduos infectados, contudo, a bactéria consegue penetrar na mucosa respiratória e atinge a corrente sanguínea levando ao aparecimento dadoença meningocócica. A invasão geralmente ocorre nos primeiros cinco dias após o contágio. Os fatores que determinam o aparecimento de doença invasiva ainda não são totalmente esclarecidos.
Distribuição geográfica e riscosA doença meningocócica tem distribuição global, podendo ocorrer surtos ocasionais e epidemias em qualquer país do mundo. A África é a região com maior número de casos no mundo, principalmente na região semi-árida sub-Saariana, conhecida como “cinturão da meningite” que se estende do Senegal até a Etiópia, afetando cerca de 15 países. Nesta região, a doença meningocócica representa uma ameaça há, pelo menos, 100 anos com epidemias recorrentes a cada 8 a 12 anos, freqüentemente resultando em uma taxa de ataque 500 a 1000 vezes maior do que a de uma população em país desenvolvido.
As alterações climáticas influenciam a dinâmica da transmissão da doença meningocócica e as epidemias são mais freqüentes durante o inverno nas regiões temperadas e nas estações secas em regiões tropicais. Além disso, entre os sorogrupos a capacidade potencial de provocar epidemias é diferenciada. Ossorogrupos A e C têm a maior taxa de ataque, podendo chegar até 500 casos em cada 100 000 habitantes. Historicamente, o sorogrupo A foi o responsável pelas maiores epidemias e ainda atualmente provoca epidemias recorrentes no “cinturão da meningite” principalmente de novembro a junho, com redução do número de casos com o início da estação chuvosa. O sorogrupo B ocorre de forma endêmica em todos os continentes, inclusive nos países desenvolvidos, porém a taxa de ataque, durante uma epidemia, não ultrapassa 100 casos por 100000 habitantes.
A doença meningocócica pode ocorrer em pessoas de qualquer faixa etária, porém é mais comum em crianças até cinco anos e mais rara em idosos. Em geral, a incidência da doença é maior em países em desenvolvimento, especialmente em áreas com grandes aglomerados populacionais. A história de infecção recente pelo vírus influenza (gripe) e o tabagismo aumentam a chance de infecção meningocócica. Além disso, algumas pessoas por condições de doenças de base têm um maior risco de desenvolver a doença, como as submetidas à retirada cirúrgica do baço (esplenectomizados), ou as portadoras de disfunção do baço (asplenia funcional da anemia falciforme, da talassemia), ou aquelas com deficiências de imunoglobulinas e do complemento.
Cerca de 90% dos casos de doença meningocócica relatados no mundo são causados pelos sorogrupos A, B e C. Os sorogrupos B e C são responsáveis pela maioria dos casos na Europa e no Continente Americano e os sorogrupos A e C predominam na Ásia e África. A incidência do sorogrupo Y tem apresentado aumento significativo em alguns países, como em Israel, Suécia e Estados Unidos. O sorogrupo W-135 era uma causa rara de doença meningocócica, até que em 2000 foi descrito o primeiro surto causado por esse sorogrupo em peregrinos para Meca durante o Hajj (peregrinação islâmica anual). Nesse período, foram diagnosticados 241 casos de doença meningocócica (sorogrupo W135) na Arábia Saudita e 90 casos em viajantes (e em contactantes) após o retorno a 16 diferentes países de origem (Reino Unido, Bélgica, Estados Unidos, França, Marrocos, Kuait, Arábia Saudita, Oman, Indonésia, Singapura, Dinamarca, Finlândia, Suécia, Noruega, Alemanha e Holanda). O Hajj atrai mais de dois milhões de mulçumanos do mundo todo, formando um grande aglomerado populacional o que facilita a disseminação de doenças transmitidas por via respiratória, como a doença meningocócica. Em 2002, o sorogrupo W-135 foi introduzido na África, afetando cerca de 13 mil pessoas em Burkina Faso, com 1500 mortes.
No Brasil, a doença é endêmica com casos esporádicos durante todo o ano, principalmente no inverno, com surtos e epidemias ocasionais. As maiores epidemias registradas no país ocorreram na década de 70 e foram determinadas pelos sorogrupos A e C. Ao longo da década de 80, o sorogrupo B passou a ser o mais freqüente, com epidemia em 1988. Nos últimos 20 anos foram notificados, no Brasil, cerca de 80 mil casos, a maioria causada pelo sorogrupo B. O sorogrupo Caparece como o segundo mais freqüente, tendo sido responsável por alguns surtos, inclusive motivando vacinação em massa de crianças e adultos, como ocorreu em 1995. Em tazão disto, passados quase dez anos, com o aumento da população susceptível (pessoas nunca vacinadas e as que perderam a imunidade conferida pela vacina), o sorogrupo C volta a ser uma preocupação particularmente nos grande aglomerados urbanos como o Rio de Janeiro.
Tabela 1 - Doença meningocócica no Brasil: 1996 – 2005Casos confirmados por local de ocorrência
Região | 1996 | 1997 | 1998 | 1999 | 2000 | 2001 | 2002 | 2003 | 2004 | 2005* | Total |
Norte | 358 | 240 | 295 | 393 | 270 | 318 | 285 | 263 | 248 | 145 | 2.815 |
Nordeste | 1.415 | 1.356 | 1.297 | 1.066 | 1.270 | 1.058 | 900 | 725 | 718 | 568 | 10.373 |
Sudeste | 4.198 | 3.401 | 3.163 | 2.586 | 2.530 | 2.040 | 1.873 | 1.662 | 2.007 | 1.773 | 25.233 |
Sul | 1.074 | 998 | 958 | 922 | 720 | 643 | 675 | 597 | 562 | 355 | 7.504 |
Centro-Oeste | 276 | 330 | 348 | 268 | 229 | 169 | 139 | 128 | 131 | 140 | 2.158 |
Total | 7.321 | 6.325 | 6.061 | 5.235 | 5.019 | 4.228 | 3.872 | 3.375 | 3.666 | 2.981 | 48.083 |
* dados sujeitos à revisão.
Fonte: Ministério da Saúde - Secretaria de Vigilância em Saúde, 2006.
Fonte: Ministério da Saúde - Secretaria de Vigilância em Saúde, 2006.
Os fatores relacionados ao risco de adoecer não estão totalmente esclarecidos, contudo o contato próximo (Tabela 2) com pessoas infectadas é um fator de risco importante para o aparecimento de casos secundários. Estima-se que o risco de adoecimento entre os contactantes próximos é maior que o existente na população em geral, chegando a ser até 1000 vezes maior em pessoas que dividem o domicílio com o doente, o que justifica a adoção de medidas preventivas específicas direcionadas a este grupo.
Tabela 2 - Definição de contactante próximo
|
O risco exato da doença para viajantes é desconhecido. A incidência por mês de estada em países hiperendêmicos é estimada em 0,4 por 1000000 viajantes, porém as aglomerações populacionais tendem a aumentar a probabilidade de transmissão e, nas peregrinações à Meca, esta proporção pode chegar a 2000 por 1000000.
Medidas de proteção individual
De todas as doenças infecciosas, a doença meningocócica é uma das que causa maior impacto na população, pelo seu potencial de acometer de forma rápida e fulminante pessoas previamente saudáveis, na sua maioria crianças, e pelo risco de desencadear epidemias. A falta de informação adequada associada ao sensacionalismo oportunista colaboram para aumentar o pânico da população e não contribuem para o controle efetivo da doença. Algumas medidas, adotadas com alguma freqüência por motivos não muito claros, como fechamento de escolas e emergências, desinfecção de ambulâncias, são tecnicamente inadequadas, pois a bactéria não sobrevive no ambiente. Além disto são totalmente ineficazes para evitar ou controlar epidemias de doença meningocócica e, claramente, causam transtornos e prejuízos inclusive ao próprio atendimento médico à população.
O risco de doença meningocócica é mais significativo apenas para pessoas que tiveram contato muito próximo com uma pessoa infectada (portadora assintomática ou doente). Quando se detecta um novo caso (doente), admite-se que entre seus contactantes próximos, possam existir um ou mais portadores assintomáticos e, eventualmente, um outro indivíduo susceptível, que à semelhança do doente já identificado, possa adoecer gravemente (“vítima potencial”). A prevenção imediata da ocorrência de novos casos é feita através do tratamento profilático com antibióticos (quimioprofilaxia) de todos os contactantes próximos do indivíduo doente (Tabela 2), visando a eliminação da bactéria da nasofaringe dos portadores.
A definição de contactantes próximos pode ser variável de um país para outro e a identificação desses indivíduos, em geral, não é tarefa fácil e depende de uma investigação epidemiológica adequada. Não é incomum que todos os conhecidos de um indivíduo com doença meningocócica se julguem contactantes próximos e desejem receber quimioprofilaxia. Porém, a utilização da quimioprofilaxia em massa além de não ter impacto no controle da doença, não é isenta de riscos, pois os antibióticos utilizados para a profilaxia podem, eventualmente, estar associados com efeitos colaterais ou induzir o aparecimento de cepas bacterianas resistentes.
A quimioprofilaxia, quando indicada, deve ser iniciada o mais precocemente possível, de preferência nas primeiras 24 horas, pois a chance de um indivíduo evoluir com doença invasiva é maior nos primeiros cinco dias após a infecção. A eficácia da quimioprofilaxia, quando feita adequadamente, é de 90 – 95%. Portanto, mesmo os contactantes que receberam a quimioprofilaxia podem vir a adoecer e devem estar alerta para o aparecimento dos primeiros sintomas, pois o retardo no início do tratamento implica em maior letalidade.
Mesmo durante epidemias ou surtos, a quimioprofilaxia é recomendada apenas para os contactantes próximos. Nessa situação, deve ser considerada a utilização da vacina como medida profilática. Cabe aos serviços de vigilância epidemiológica, a identificação precoce de surtos e epidemias e a definição da população alvo para a vacinação.
A maioria das vacinas disponíveis contra a doença meningocócica é constituída por antígenos polissacarídicos da cápsula da bactéria e confere proteção por tempo limitado (cerca de três anos) e exclusivamente para os sorogrupos contidos na vacina, com reduzida eficácia em crianças de baixa idade (particularmente abaixo de 2 anos). As mais freqüentemente empregadas são a vacina bivalente (A+C), a tetravalente (A+C+Y+W135) e, no caso de menores de 2 anos, a monovalente A. Para a meningite meningocócica B nenhuma vacina desenvolvida até então (inclusive a "cubana") mostrou-se eficaz de forma inequívoca. Mais recentemente foi desenvolvida uma vacina conjugada para a meningite meningocócica C, com elevada eficácia, proteção prolongada (possivelmente por toda a vida) e boa resposta em menores de um ano. Alguns países desenvolvidos, como a Inglaterra, já adotaram esta vacina de forma rotineira no calendário vacinalinfantil.
No Brasil, as vacinas antimeningocócicas estão disponíveis na Rede Pública apenas em situações de surto e epidemias. A vacina conjugada C está disponível nos Centros de Referência para Imunobiológicos Especiais (CRIE) exclusivamente para pessoas a partir dos 2 meses de idade e que tenham doenças ou condições de base que impliquem em um maior risco de doença meningocócica (asplenia congênita ou adquirida, esplenectomia, deficiências de complemento, anemia falciforme e talassemia). Na rede privada, podem ser encontradas as vacinas bivalente A+ C e a conjugada C. A vacina tetravalente ainda não tem registro no país.
Os viajantes que se dirigem para áreas hiperendêmicas de doença meningocócica, como o “cinturão da meningite na África”, devem ser vacinados, de preferência, com a vacina tetravalente (A+C+Y+W135) pelo menos 14 dias antes de viajar. Em 2002, o governo da Arábia Saudita passou a exigir a vacina antimeningocócica tetravalente, para concessão de vistos para os peregrinos que se dirigem à Meca durante o Hajj.
Manifestações
A doença meningocócica tem início abrupto e evolução rápida, podendo levar ao óbito em menos de 24 a 48 horas. As manifestações iniciais da meningite são febre alta, prostração, dor de cabeça, vômitos, aparecimento na pele de pequenas manchas violáceas (petéquias) que inicialmente são semelhantes às picadas de mosquitos mas que rapidamente aumentam de número e de tamanho, dor e dificuldade na movimentação do pescoço (rigidez de nuca). Em crianças com menos de um ano de idade, as manifestações da meningite podem ser mais inespecíficas como febre, irritação, choro constante e abaulamento da fontanela (“moleira”) sem rigidez de nuca. Se não for rapidamente tratada com antibióticos, a doença pode evoluir com confusão mental e coma. A meningococcemia é a forma mais grave de apresentação da infecção pela N. meningitidis e as manifestações iniciais são semelhantes às da meningite, excluindo-se a rigidez de nuca. O risco maior dadoença meningocócica é a evolução rápida para o choque (diminuição acentuada da pressão arterial), o que resulta em funcionamento inadequado de órgãos vitais (como os rins, coração e pulmão) e morte. Cerca de 15 a 20% dos casos apresentam meningococcemia sem meningite, que tem letalidade próxima de 70% em países em desenvolvimento.
Doença meningocócica: petéquias
Foto: Luciana G. F. Pedro, 2004.
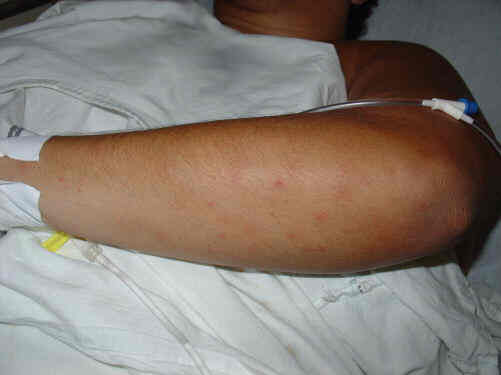 | Petéquias em antebraço esquerdo, semelhantes a picadas de mosquito |
A doença meningocócica pode ser confundida com outras doenças infecciosas como, por exemplo, o dengue grave (“hemorrágico”), embora a diferenciação seja simples. A pessoa com dengue pode ficar grave quando a febre começa a desaparecer, o que geralmente acontece depois do terceiro dia de doença, enquanto nadoença meningocócica os sinais de gravidade aparecem em menos de 24 a 48 horas. Além disto existem outros agentes infecciosos que podem causar meningite(outras bactérias, vírus, fungos, etc). Nesses casos, as manifestações clínicas podem ser semelhantes e a diferenciação depende da realização de exames complementares. Quando existe a suspeita de doença meningocócica, o início do tratamento deve ser imediato e não é possível aguardar os resultados. A letalidade da doença meningocócica, se não tratada precocemente com antibióticos adequados, é virtualmente de 100%.
O diagnóstico inicial de doença meningocócica é clínico (história + exame físico da pessoa), feito essencialmente por exclusão de outras doenças. A confirmação laboratorial definitiva do diagnóstico é usualmente feita através do isolamento em cultivo da Neisseria meningitidis a partir de amostras de sangue ou de líquido céfalo-raquidiano (obtido por punção lombar), o que requer um certo tempo (1 a 3 dias). Contudo, a demonstração direta da presença da bactéria em amostras de líquor ou raspado de lesão cutânea através da coloração pela técnica do Gram (exame simples e rápido) permite aumentar o grau de certeza do diagnóstico clínico.
A doença meningocócica é uma emergência médica. Nos casos suspeitos, a pessoa deverá ser levada rapidamente para unidade de saúde mais próxima para avaliação médica. Mesmo que não haja recursos para confirmação diagnóstica, é de responsabilidade da unidade que prestou o primeiro atendimento o início imediato do tratamento com antibiótico adequado e hidratação. Após o início do tratamento o doente poderá ser transferido para um hospital de referência, obrigatoriamente em ambulância com acompanhamento médico. O contato telefônico prévio com o hospital de referência é imprescindível para se certificar da disponibilidade de vaga, evitando assim o deslocamento desnecessário e arriscado de uma pessoa em estado potencialmente crítico.
TratamentoQuando há suspeita clínica, o início do tratamento deve ser imediato e não deve aguardar resultados de exames. O tratamento é feito com antibióticos por via endovenosa e medidas de suporte (como hidratação). Cerca de 5 a 10% dos indivíduos evoluem para óbito apesar do tratamento. Das pessoas que sobrevivem, 9 a 11% ficam com algum tipo de seqüela permanente (surdez, paralisias, convulsões, amputação de extremidades). A administração de antibiótico profilático para oscontactantes próximos dos indivíduos doentes deve ser feita rapidamente, pois reduz significativamente o aparecimento de casos secundários.
| Página Principal | Doenças Infecciosas | Informação para o Viajante |
| ©Cives | Os textos disponíveis no Cives são, exclusivamente, para uso individual. O conteúdo das páginas não pode ser copiado, reproduzido, redistribuído ou reescrito, no todo ou em parte, por qualquer meio, sem autorização prévia.Créditos: Cives - Centro de Informação em Saúde para Viajantes |
quinta-feira, 29 de abril de 2010
AGENTES COMUNITÁRIOS DE SAÚDE AGUARDAM REGULAMENTAÇÃO DO PISO SALARIAL
29/04/2010 (09:17)
Por: Márcio Dornelles
Por: Márcio Dornelles
Depois da aprovação da PEC 391, que dispõe sobre a efetivação do piso salarial nacional e do Plano de Cargos e Carreira dos agentes comunitários de saúde e de endemias do país, a Câmara Federal criou uma comissão para analisar a regulamentação e a criação de uma lei federal. O grupo, composto por 17 deputados, terá 10 sessões para analisar a proposta e a casa deve aprovar a matéria até o mês de junho. O salário da categoria pode subir de R$ 930,00 para R$ 1.020,00.
O deputado federal Raimundo Gomes de Matos (PSDB), autor do projeto, em entrevista ao portal Ceará Agora, falou sobre os trabalhos da casa para a análise da matéria. “Todos os agentes comunitários de saúde e de endemias do Brasil, constitucionalmente, já tem direito a um piso salarial e um plano de Cargos e Carreira. Essa comissão terá 10 sessões para analisar a proposta que nós apresentamos, dessa regulamentação”, disse.
O parlamentar falou também da presteza dos processos para aprovação, já que, após junho, a Constituição Federal não permite a votação do projeto nos meses seguintes. “Nós estamos acelerando os trabalhos para que, mais tardar em junho, nós possamos aprovar a regulamentação. (...) Temos que aprovar até o mês de junho, porque a constituição proíbe nos meses de julho, agosto, setembro, outubro e novembro, a incrementarão do projeto, em virtude do processo eleitoral nacional”, esclareceu.
As melhorias, previstas com a aprovação da PEC, são esperadas pelos profissionais da área, como destacou a presidente da Federação dos Agentes Comunitários de Saúde do Ceará, Edilsa Andrade. Para ela, o projeto irá trazer melhorias não apenas para os agentes, mas também para a sociedade, que é atendida pelos profissionais. “Para que nós, profissionais, venhamos a ter um piso salarial digno, com direito ao PCC (Plano de Cargos e Carreira), com direito à insalubridade, para que isso venha a produzir, não só no nosso bolso, mas também no desenvolvimento das nossas atribuição, nossas responsabilidade, para com a população a qual assistimos e, no geral, melhoria pra todos”.
CEARÁ AGORA
Brasileira de 4 anos tem 'doença do envelhecimento', confirma laboratório
Extremamente raro, problema atinge 63 pessoas em todo o mundo.
Crianças com progéria sofrem de problemas comuns a idosos.
Iberê Thenório Do G1, em São Paulo
Com 19 dias de vida, Bianca Pinheiro já tinha um endurecimento incomum na pele. Hoje, com quatro anos, possui poucos cabelos e não ouve bem. No início de abril, uma carta vinda dos EUA confirmou o diagnóstico: progéria, problema genético fatal conhecido como "doença do envelhecimento", que faz crianças com poucos anos de vida terem problemas comuns a idosos.
Bianca, que nasceu em Campina Grande (PB), é uma das 63 pessoas diagnosticadas no mundo com o problema. Doenças cardiovasculares, como infartos ou derrames, começam a aparecer desde cedo e derrubam a expectativa de vida dos doentes para 13 anos.
Na última segunda-feira (26) , um caso semelhante ao brasileiro chamou a atenção na Inglaterra. Harry Crowther, de 11 anos, possui uma variação da progéria que o faz envelhecer cinco anos em um. O ritmo é rápido, mas quem tem a forma clássica da doença, como Bianca, pode "ficar mais velha" com ainda mais velocidade.
A menina da Paraíba não está com problemas graves. "Ela anda, fala, vai à pré-escola, se dá bem com outras crianças", conta a mãe, Patrícia de Souza. Apesar de causar envelhecimento precoce, a doença não afeta a capacidade de aprendizagem.
Fonte G1
Bianca, que nasceu em Campina Grande (PB), é uma das 63 pessoas diagnosticadas no mundo com o problema. Doenças cardiovasculares, como infartos ou derrames, começam a aparecer desde cedo e derrubam a expectativa de vida dos doentes para 13 anos.
Na última segunda-feira (26) , um caso semelhante ao brasileiro chamou a atenção na Inglaterra. Harry Crowther, de 11 anos, possui uma variação da progéria que o faz envelhecer cinco anos em um. O ritmo é rápido, mas quem tem a forma clássica da doença, como Bianca, pode "ficar mais velha" com ainda mais velocidade.
A menina da Paraíba não está com problemas graves. "Ela anda, fala, vai à pré-escola, se dá bem com outras crianças", conta a mãe, Patrícia de Souza. Apesar de causar envelhecimento precoce, a doença não afeta a capacidade de aprendizagem.
Fonte G1
SECRETARIA DA SAÚDE DO ESTADO DA BAHIA
ASSESSORIA DE COMUNICAÇÃO SOCIAL
28 de abril de 2010
/gripe a/vacinados
ASSESSORIA DE COMUNICAÇÃO SOCIAL
28 de abril de 2010
VACINAÇÃO ULTRAPASSA 40 MILHÕES DE BRASILEIROS
Menores de 2 anos e profissionais de saúde superam a cobertura de 96%, enquanto 68% das gestantes se imunizaram. Quem perdeu prazo pode se vacinar até 7 de maio
A estratégia de vacinação contra a gripe H1N1 avançou rapidamente nos últimos dias. Às 13h20 desta quarta-feira, o Ministério da Saúde registrou 40 milhões de pessoas vacinadas. Esse número corresponde a 64% das pessoas das etapas convocadas até o momento. Até o final da estratégia, no dia 21 de maio, a meta é vacinar pelo menos 72,8 milhões de pessoas - 80% do público-alvo, que é de 91 milhões.
Se levarmos em conta os públicos-alvos, já foram vacinadas 68% das grávidas ( 2 milhões), que podem se imunizar até o final da campanha. Além disso, a cobertura dos doentes crônicos chegou a 64,3% (10,8 milhões de pessoas), e a dos jovens de 20 a 29 atingiu 61% (21,5 milhões).
Na Bahia, até o momento, foram vacinados: 281.793 crianças menores de 2 anos; 115.133 gestantes; 398.579 portadores de doenças crônicas; 193.610 trabalhadores de saúde; 18.242 indígenas aldeados; 1.388.412 adultos de 20 a 29 anos.
Os índices mais altos de cobertura, até o momento, são das crianças de seis meses a menores de 2 anos (96,5%) e profissionais de saúde envolvidos com o atendimento a casos suspeitos de gripe (100%). Embora a vacinação de crianças já tenha superado a meta prevista, é importante que aquelas que ainda não foram vacinadas procurem as unidades de saúde.
"A estratégia de vacinação está avançando de maneira satisfatória. Estamos otimistas com a cobertura, que já está acima de 60% em todos os grupos", afirmou o ministro da Saúde, José Gomes Temporão. "Já estamos entre os países que mais vacinaram contra esse vírus em todo o planeta."
O ministro reforça, no entanto, a necessidade de vacinação daquelas pessoas dos grupos prioritários que ainda não foram a um posto de saúde. "São essas pessoas que correm maior risco de complicações pelo vírus H1N1", alertou.
A campanha foi prorrogada até 7 de maio para as etapas convocadas até o momento: portadores de doenças crônicas, crianças entre 6 meses e menores de 2 anos e pessoas de 20 a 29 anos. A quinta e última etapa, para pessoas de 30 a 39 anos, terá início em 10 de maio.
IDOSOS - Os idosos com doenças crônicas de todo o país podem tomar a vacina contra H1N1 desde o último dia 24. Para as regiões Sudeste, Nordeste e Centro-Oeste, no entanto, o Ministério da Saúde, recomenda que esperem o início da Campanha de Vacinação do Idoso contra a gripe comum, no dia 8 de maio, porque assim será necessário somente um deslocamento até a unidade de saúde.
Os idosos das regiões Sul e Norte já podem tomar a vacina da gripe comum desde o dia 24. Aqueles que são portadores de doenças crônicas devem tomar também a vacina contra H1N1.
O Ministério da Saúde reforça que há 36 mil postos abertos, o que garante um atendimento mais próximo da residência ou do trabalho das pessoas.
INTERNAÇÕES - Em 2010, foram registradas 361 internações da gripe H1N1, até o dia 3 de abril. Desse total, um em cada cinco casos esteve relacionado à gestação. Em relação às mortes, um total de 50, as mulheres correspondem a 76% do total e as gestantes 32%.
No ano passado, de 2.051 óbitos registrados, 1.539 (75%) ocorreram em pessoas com doenças crônicas. Entre as grávidas (189 morreram, ao todo), a letalidade entre os casos graves foi 50% maior que na população geral. Adultos de 20 a 29 anos concentraram 20% dos óbitos (416, no total). E as crianças menores de dois anos tiveram a maior taxa de incidência de complicações no ano passado (154 casos por 100 mil habitantes).
Fonte: Ascom/MS/gripe a/vacinados
SECRETARIA DA SAÚDE DO ESTADO DA BAHIA
ASSESSORIA DE COMUNICAÇÃO SOCIAL
28 de abril de 2010
dires/diretrojequie
SESAB
ASSESSORIA DE COMUNICAÇÃO SOCIAL
28 de abril de 2010
DIRETOR DA 13ª DIRES TOMA POSSE EM JEQUIÉ
A 13ª Diretoria Regional de Saúde (Dires), com sede em Jequié, contará, a partir do próximo dia 30, com um novo diretor. Assumirá o cargo o médico veterinário, Sebastião Eloy. O novo diretor pretende fortalecer os municípios para melhorar cada vez mais a qualidade da assistência prestada aos usuários do Sistema Único de Saúde (SUS). A cerimônia de posse acontecerá na sexta-feira, às 15h, no auditório da 13ª Dires, com a presença dos técnicos da Dires e de profissionais que já fizeram parte da diretoria. Na oportunidade ainda será comemorado o Dia Mundial do Trabalho.
Sebastião Eloy formou-se em medicina veterinária pela Universidade Federal da Bahia (UFBA) e Nutrição e Dietética pela Universidade do Estado da Bahia (UNEB), além de ser especialista em Gestão e Educação Ambiental. Há 21 anos exerce a função de Inspetor Técnico na área de Vigilância Sanitária da 13ª Dires. Tem experiência em Saúde Pública, com ênfase em Saúde Coletiva.
S.E Mtb. 2988/Badires/diretrojequie
SESAB
sexta-feira, 23 de abril de 2010
quinta-feira, 8 de abril de 2010
CONVOCAÇÃO PARA ASSEMBLÉIA GERAL EXTRAORDINARIA
Pelo presente EDITAL, de conformidade com o Capitulo III Art. 07 do ESTATUTO,convoco todos os associados para a ASSEMBLÉIA GERAL EXTRAORDINÁRIA da Associação dos Agentes Comunitários de Saúde de Ipiaú (AACSI), que será realizada no dia 16/04/10 no Colégio Profª. Celestina Bittencourt às 8h e 30 min. em primeira convocação ou caso não haja quorum, às 9h e 30 min. com qualquer número de associados para tratarmos dos seguintes assuntos:
* ASSESSORIA JURIDICA
* PRESTAÇÃO DE CONTAS
* MENSALIDADE
* EVENTO P/ COMPRA DO TERRENO (SEDE)
* EMENDA CONSTITUCIONAL Nº. 63 04/02/2010
Ipiaú-Ba, 07 de abril de 2010.
Visto: Railda Oliveira de Jesus
SECRETÁRIA
Odair José S. Santana
* ASSESSORIA JURIDICA
* PRESTAÇÃO DE CONTAS
* MENSALIDADE
* EVENTO P/ COMPRA DO TERRENO (SEDE)
* EMENDA CONSTITUCIONAL Nº. 63 04/02/2010
Ipiaú-Ba, 07 de abril de 2010.
Visto: Railda Oliveira de Jesus
SECRETÁRIA
Odair José S. Santana
domingo, 4 de abril de 2010
Novo PL do Piso Salarial de nº 7.056/10 é protocolado hoje
31/03
Após ter sido frustrado o requerimento de autoria do Deputado Raimundo Gomes de Matos (CE/PSDB), que solicitou ao Presidente da Camara a redistribuição dos PL 7495/06 e seus apensados PL 6.111/09 e 6.681/09 para a Comissão de Educação, situação que provocaria a criação da Comissão Especial, que por sua vez, garante a aprovação do Projeto do Piso Salarial em um tempo máximo de 10 seções, a CONACS apósta numa nova tentativa de criação da Comissão Especial, através da iniciativa do Deputado Pedro Chaves do PMDB/GO.
Segundo vários parlamentares que estão envolvidos diretamente com o compromisso de aprovar o Piso Salarial e o Plano de Carreiro dos ACS e ACE, a criação da Comissão Especial é ainda a melhor estratégia, pois como os Projetos ainda não estão prontos para irem a Plenário, e precisam ser analisados por no mínimo 3 Comissões de Mérito, a Comissão Especial seria a solução, pois em uma única Comissão se faria o trabalho de todas as outras Comissões, e isso num prazo de 10 a 15 dias.
Por isso, usando de uma regra do Regimento Interno da Camara, a CONACS apoiou a iniciativa do Deputado Federal Pedro Chaves (PMDB/GO), que acaba de protocolar o Projeto de Lei 7.056/10, que visa regulamentar a EC 63, que além de fixar o Piso Salarial Nacional dos ACS e ACE em R$ 1.020,00 e definir as Diretrizes do Plano de Carreira, também faz previsão da criação do Curso Técnico dos ACS e ACE, determinando entre outras coisas o prazo de 5 anos para a conclusão da implantação desses Cursos para os profissionais em atividade, e ainda garante o reconhecimento do adicional de Insalubridade de 20% a 40%.
Uma vez protocolado o novo Projeto, a Mesa Diretora da Camara fará a sua distribuição , e a espectativa da CONACS é que ele seja apensado ao PL 7495/06, e juntamente com o PL 6.111/09 e PL 6.681/09, seja redistribuido também para a Comissão de Educação, justificando assim a Criação da Comissão Especial.
A CONACS, está acompanhando passo a passo todo o andamento e as negociações para aprovação do PL do Piso Salarial, e segundo a assessora jurídica da CONACS, Dra. Elane Alves: "Não adianta estar com a melhor estratégia se não existe vontade política para as coisas acontecerem, e para haver vontade política, é preciso que a categoria esteja unida, e cada um faça a sua parte. O melhor que cada um pode fazer agora é procurar os seu parlamentares na base, ou seja, no seu Estado, na sua cidade. Precisamos do Líder do Governo, ... então vamos na sua base, lá na sua cidade... precisamos do Líder do PSDB, então vamos na sua base, na sua cidade e assim por diante, com todos os Líderes principalmente agora."
Já está disponível em LEGISLAÇÃO no site da conacs o texto do Novo Projeto de Lei de autoria do Deputado Federal Pedro Chaves PMDB/GO, que regulamenta a EC 63/10
31/03
Após ter sido frustrado o requerimento de autoria do Deputado Raimundo Gomes de Matos (CE/PSDB), que solicitou ao Presidente da Camara a redistribuição dos PL 7495/06 e seus apensados PL 6.111/09 e 6.681/09 para a Comissão de Educação, situação que provocaria a criação da Comissão Especial, que por sua vez, garante a aprovação do Projeto do Piso Salarial em um tempo máximo de 10 seções, a CONACS apósta numa nova tentativa de criação da Comissão Especial, através da iniciativa do Deputado Pedro Chaves do PMDB/GO.
Segundo vários parlamentares que estão envolvidos diretamente com o compromisso de aprovar o Piso Salarial e o Plano de Carreiro dos ACS e ACE, a criação da Comissão Especial é ainda a melhor estratégia, pois como os Projetos ainda não estão prontos para irem a Plenário, e precisam ser analisados por no mínimo 3 Comissões de Mérito, a Comissão Especial seria a solução, pois em uma única Comissão se faria o trabalho de todas as outras Comissões, e isso num prazo de 10 a 15 dias.
Por isso, usando de uma regra do Regimento Interno da Camara, a CONACS apoiou a iniciativa do Deputado Federal Pedro Chaves (PMDB/GO), que acaba de protocolar o Projeto de Lei 7.056/10, que visa regulamentar a EC 63, que além de fixar o Piso Salarial Nacional dos ACS e ACE em R$ 1.020,00 e definir as Diretrizes do Plano de Carreira, também faz previsão da criação do Curso Técnico dos ACS e ACE, determinando entre outras coisas o prazo de 5 anos para a conclusão da implantação desses Cursos para os profissionais em atividade, e ainda garante o reconhecimento do adicional de Insalubridade de 20% a 40%.
Uma vez protocolado o novo Projeto, a Mesa Diretora da Camara fará a sua distribuição , e a espectativa da CONACS é que ele seja apensado ao PL 7495/06, e juntamente com o PL 6.111/09 e PL 6.681/09, seja redistribuido também para a Comissão de Educação, justificando assim a Criação da Comissão Especial.
A CONACS, está acompanhando passo a passo todo o andamento e as negociações para aprovação do PL do Piso Salarial, e segundo a assessora jurídica da CONACS, Dra. Elane Alves: "Não adianta estar com a melhor estratégia se não existe vontade política para as coisas acontecerem, e para haver vontade política, é preciso que a categoria esteja unida, e cada um faça a sua parte. O melhor que cada um pode fazer agora é procurar os seu parlamentares na base, ou seja, no seu Estado, na sua cidade. Precisamos do Líder do Governo, ... então vamos na sua base, lá na sua cidade... precisamos do Líder do PSDB, então vamos na sua base, na sua cidade e assim por diante, com todos os Líderes principalmente agora."
Já está disponível em LEGISLAÇÃO no site da conacs o texto do Novo Projeto de Lei de autoria do Deputado Federal Pedro Chaves PMDB/GO, que regulamenta a EC 63/10
quinta-feira, 1 de abril de 2010
Assinar:
Postagens (Atom)


